Hiện nay, theo số liệu điều tra của tổ chức y tế thế giới, tỷ lệ các cặp đôi bị hiếm muộn, vô sinh đang chiếm tới 10%. Ở Việt Nam, theo nghiên cứu dịch tễ mới nhất do Bộ Y tế thực hiện, có khoảng 7,7% các cặp vợ chồng bị hiếm muộn. Như vậy ước tính hiện nay, Việt Nam có trên 1 triệu cặp vợ chồng bị hiếm muộn, vô sinh cần khám và điều trị. Vậy liệu có phương pháp nào hỗ trợ những cặp đôi này có thể được lên chức bố mẹ? Y học hiện đại ngày nay đã phát triển và đưa vào áp dụng rất nhiều phương cách chữa trị hiếm muộn, vô sinh và đạt được hiệu quả cao. Trong bài viết này, chúng ta hãy cùng tìm hiểu những phương pháp hỗ trợ sinh sản là gì nhé:
Thụ tinh nhân tạo (IUI)
Phương pháp điều trị hiếm muộn này vô cùng đơn giản và không thực sự nằm trong lãnh vực phương pháp hỗ trợ sinh sản. Tuy nhiên, thụ tinh nhân tạo ((IUI = Intra-Uterine Insemination) được khá nhiều cặp đôi lựa chọn và có kết quả điều trị khá tốt. Ngày nay, phương pháp thụ tinh nhân tạo thường được thay thế bằng phương pháp thụ tinh trong ống nghiệm để đạt hiệu quả thụ thai cao hơn.

Với phương pháp này, tinh trùng sau khi được lấy ra từ cơ thể người chồng, được làm sạch, sau đó được bơm trực tiếp vào tử cung của người phụ nữ thông qua một ống thông. Nếu bạn chọn phương pháp này, bạn sẽ phải uống thuốc hỗ trợ khả năng sinh sản. Phương pháp này thích hợp cho những cặp vợ chồng mà người vợ có khả năng sinh sản bình thường nhưng người chồng lại có tinh trùng chất lượng thấp, di chuyển chậm hoặc trong trường hợp cổ tử cung có chất nhờn làm hủy tinh trùng.
Phương pháp hỗ trợ sinh sản – Thuốc kích trứng
Toa thuốc hỗ trợ sinh sản bao gồm một loại thuốc ngăn cản việc tiết hormone sinh dục nữ (để kích thích thân nhiệt và sự rụng trứng). Mẹ uống thuốc vào giữa ngày thứ 2 và thứ 5 của chu kỳ kinh nguyệt. Nếu thuốc không có tác dụng, có thể thử tiêm loại thuốc khác có chứa các hormone khác (như gonadotropins). Sau khi trứng rụng, siêu âm và xét nghiệm máu sẽ được tiến hành. Và dĩ nhiên, để nâng cao khả năng có thai, nên quan hệ tình dục thường xuyên (ít nhất là 2-3 lần 1 tuần)…
Phương pháp điều trị này phù hợp cho những chị em hiếm muộn vì có vấn đề về trứng rụng. Nếu sau khoảng 9 lần điều trị (lần lượt với cả 2 loại hormone), mà bạn vẫn chưa có thai, bác sĩ sẽ khuyên bạn tiếp tục các biện pháp hỗ trợ thụ thai khác.
Thụ tinh trong ống nghiệm (IVF)
Thụ tinh trong ống nghiệm (IVF = In-vitro Fertilization) còn gọi là thụ tinh trong ống nghiệm, là phương pháp điều trị hiếm muộn cho những cặp vợ chồng thực sự không thể mang thai một cách tự nhiên.
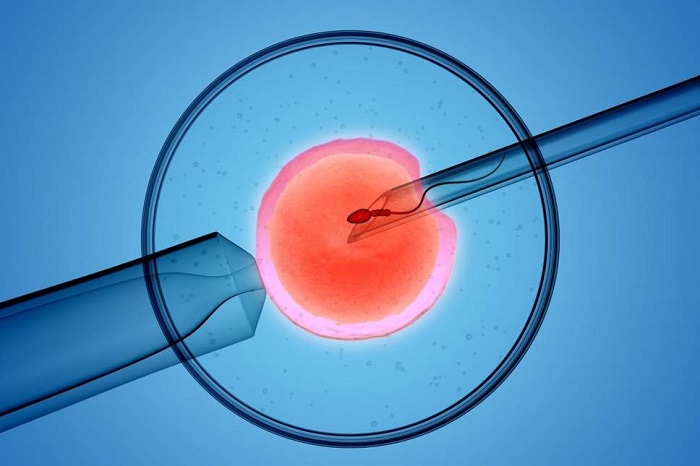
Trứng được lấy qua sự chọc hút dưới hướng dẫn của siêu âm truớc khi sự rụng trứng xảy ra. Phôi sẽ được đưa vào buồng tử cung 2 – 3 ngày sau khi sự thụ tinh diễn ra hoặc được trữ lạnh nếu có chất lượng tốt. Tỉ lệ thành công của IVF phụ thuộc vào chất lượng của trứng và tinh trùng. Phương pháp này thường được chỉ định khi chất lượng tinh trùng đủ tốt và thất bại với phương pháp IUI. Ngày này, thụ tinh trong ống nghiệm đang dần thay thế phương pháp thụ tinh nhân tạo.
Tiêm tinh trùng vào bào tương trứng (ICSI)
ICSI (Intracytoplasmic Sperm Injection) có nghĩa là tiêm tinh trùng trực tiếp vào trứng để tạo phôi. Với kỹ thuật thụ tinh trong ống nghiệm bình thường, một số trường hợp tinh trùng không thể tự thụ tinh do bất thường về thụ tinh, dẫn đến không có phôi để chuyển vào buồng tử cung. Với kỹ thuật ICSI, có thể tránh gần như hoàn toàn các trường hợp trên.
Phương pháp này thường được chỉ định với các trường hợp: vô sinh nam (tinh trùng ít, yếu, dị dạng nhiều, không tinh trùng trong tinh dịch phải lấy tinh trùng bằng phẫu thuật); bất thường thụ tinh, vô sinh không rõ nguyên nhân và thất bại với thụ tinh ống nghiệm bình thường. Phương pháp này đòi hỏi trang bị vi thủ thuật tinh tế để tiêm một tinh trùng vào trong bào tương của trứng thu được. Điều này giúp tinh trùng vượt qua các rào cản thụ tinh cơ học.
Sự thụ tinh diễn ra trong khoảng 70% trường hợp khi áp dụng phương pháp tiêm tinh trùng vào bào tương trứng và khoảng 50% thai kỳ sẽ diễn ra sau khi đưa phôi vào buồng tử cung. Những biến chứng có thể xảy ra là: hội chứng quá phát buồng trứng do dùng hormone kích thích trong quá trình làm thụ tinh trong ống nghiệm (IVF), các triệu chứng khác như tăng huyết áp, phù, mệt mỏi…
Thụ thai nhờ ngân hàng trứng, tinh trùng
Thụ tinh ống nghiệm xin trứng (Oocyte donation) được chỉ định khi nguyên nhân vô sinh là do buồng trứng người vợ (vợ lớn tuổi, suy buồng trứng sớm).

Kỹ thuật thực hiện của phương pháp này như sau: Cũng sử dụng cách thụ tinh ống nghiệm hoặc tiêm tinh trùng vào bào tương trứng nhưng lúc này trứng được sử dụng là trứng của người khác và được thụ tinh với tinh trùng của chồng bạn. Sau đó, phôi sau đó được chuyển vào tử cung của bạn để bạn mang thai.
Trưởng thành trứng trong ống nghiệm (IVM)
Với phương pháp IVM (Invitro Maturation of Oocytes), trứng chưa trưởng thành được lấy ra từ buồng trứng chưa được kích thích, bệnh nhân không cần chích thuốc kích thích buồng trứng nhiều như trong thụ tinh ống nghiệm bình thường. Thực hiện phương pháp này sẽ giảm được nhiều chi phí và tránh được hội chứng quá kích buồng trứng. Tuy nhiên thường chỉ phụ nữ có buồng trứng đa nang mới là đối tượng thích hợp để thực hiện IVM.
Khi thực hiện các mẹ sẽ được tiêm thuốc hỗ trợ buồng trứng trong 3 ngày, sau đó là thủ thuật chọc hút trứng non, nuôi trứng non trong lab. Trong thời gian đó, tinh trùng cũng được lấy từ cơ thể người chồng. Trứng và tinh trùng được cho thụ tinh (thường bằng kỹ thuật ICSI – Tiêm tinh trùng vào bào tương trứng). Sau đó các bác sĩ sẽ kiểm tra chất lượng phôi, hỗ trợ phôi thoát màng nếu có chỉ định và chuyển phôi vào buồng tử cung.



















